Mao ja kaksteistsõrmiksoole haavandid: põhjused, sümptomid ja ravivõimalused
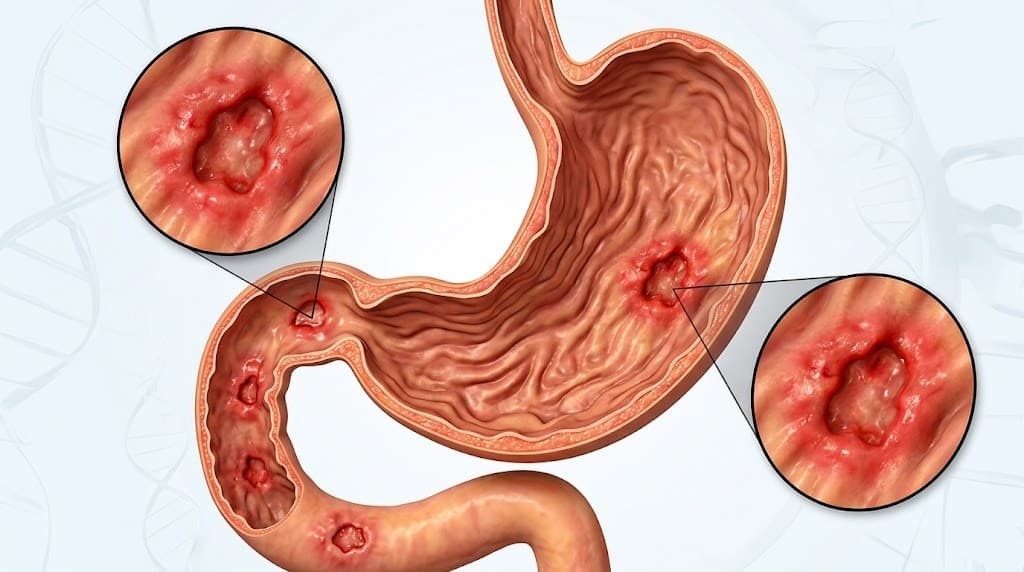
Mao ja kaksteistsõrmiksoole (duodenum) haavandid on nende organite sisepinnal tekkivad koekahjustused, mis tekivad maohappe ja seedimisensüümide mõjul. See seisund võib viia haava ja põletiku tekkeni, kuna hape ja seedimisvedelikud tungivad sügavamale koesse. Haavandid on kogu maailmas laialt levinud ning võivad põhjustada tõsiseid terviseprobleeme seedesüsteemis.
Mis on haavandi põhjused?
Mao ja duodenum'i haavandite kõige levinum põhjus on Helicobacter pylori nimeline bakteriaalne infektsioon. Teine oluline tegur on mittesteroidsete põletikuvastaste ravimite (MSPVR), eriti aspiriini ja erinevate reumaravimite pikaajaline kasutamine. Geneetiline eelsoodumus, krooniline stress, kortisoonilaadsed ravimid, suitsetamine, alkoholi tarvitamine, liigne kofeiinitarbimine (näiteks kohv) ja keskkonnategurid võivad samuti haavandite tekkele kaasa aidata. Nende tegurite mõju võib aga inimeseti erineda.
Millises vanuses ja kellel esineb haavandeid sagedamini?
Haavandid võivad tekkida igas vanuses, kuid duodenum'i haavandeid esineb kõige sagedamini 30–50-aastastel ja meestel. Seevastu maohaavandid muutuvad sagedasemaks vanematel inimestel, eriti üle 60-aastastel naistel. Erinevate uuringute kohaselt on igal ajahetkel haavandi diagnoosi saanud inimeste osakaal ühiskonnas 2–6% vahel. Duodenum'i haavandid on maohaavanditest sagedasemad.
Millised on haavandi sümptomid?
Mao ja kaksteistsõrmiksoole haavandite peamine sümptom on enamasti ülakõhus tuntav põletav või näriv valu. See valu süveneb tavaliselt tühja kõhuga, võib tekkida toidukordade vahel või öösiti ning olla nii tugev, et äratab inimese üles. Pärast söömist või antatsiidide võtmist võib valu leeveneda. Harvem esinevad haavandiga inimestel iiveldus, oksendamine, isutus ja tahtmatu kaalulangus. Eriti tüüpiline on valu vähenemine pärast oksendamist. Mõnel perioodil (näiteks kevadel ja sügisel) võivad kaebused süveneda.
Millised on haavandi tõsised tagajärjed?
Verejooks: Ülemiste seedetrakti verejooksude kõige sagedasem põhjus on haavandid. Verejooks võib olla esimene sümptom ka neil, kellel pole varem haavandit diagnoositud. Tumepruuni või musta (tõrvakarva) väljaheite tegemine või "kohvipaksu" laadne oksendamine on olulised hoiatusmärgid. Äkilise nõrkuse, külma higistamise korral tuleb samuti verejooksu kahtlustada. Nende sümptomite ilmnemisel tuleb viivitamatult pöörduda tervishoiuasutusse.
Perforatsioon (läbimurdumine): Kui haavand süveneb ja läbib täielikult mao või duodenum'i seina, pääseb maohape ja seedimisensüümid kõhuõõnde, põhjustades äkilist ja tugevat kõhuvalu. Kõhulihased muutuvad jäigaks ja liikumine on raskendatud. See on eluohtlik seisund, mis nõuab kiiret kirurgilist sekkumist.
Takistus: Eriti duodenum'i või mao väljumiskohas asuvas pülooruse piirkonnas võib tõsine haavand, koe turse või pikaajalise armi teke põhjustada ahenemist või isegi takistust. Sellisel juhul ei saa toit ja vedelikud maost väljuda ning patsient oksendab sageli ja rohkelt. Võib tekkida alatoitumus ja kiire kaalulangus. Sellistes olukordades on vajalik kiire diagnoos ja kirurgiline sekkumine.
Milliseid meetodeid kasutatakse haavandi diagnoosimiseks?
Haavandi kahtlusega patsientidel on oluline põhjalik haiguslugu ja füüsiline läbivaatus. Kuid füüsiline läbivaatus või ultraheli ei anna tavaliselt haavandile iseloomulikke leide. Praktiliselt soovitatakse sageli proovida maohapet vähendavaid ravimeid ja jälgida, kas kaebused paranevad. Kindel diagnoos pannakse ülemise seedetrakti endoskoopia (ösofagogastroduodenoskoopia) abil. Endoskoopia käigus vaadeldakse otse söögitoru, magu ja duodenum'i ning vajadusel võetakse kahtlastest piirkondadest biopsia. Kuigi tehakse ka baariumi kontrastainega mao-duodenum'i röntgenit, eelistatakse tänapäeval enamasti endoskoopiat.
Millised meetodid on haavandite ravis tõhusad?
Ravimiteraapia:
Kaasaegse ravi peamine valik on maohappe tootmist vähendavad prootonpumba inhibiitorid (omeprasool, lansoprasool jt) ja H2-retseptori blokaatorid (ranitidiin, famotidiin, nizatidiin jt). Need ravimid toetavad haavandi paranemist ja leevendavad kaebusi. Kui avastatakse Helicobacter pylori infektsioon, on selle bakteri hävitamine sobivate antibiootikumidega samuti oluline osa ravist. Ravi kestus ja kombinatsioon sõltuvad haavandi asukohast, suurusest ja patsiendi üldisest tervislikust seisundist.
Kirurgiline sekkumine:
Enamik haavandeid paraneb edukalt ravimitega. Kuid kui tekivad tüsistused nagu verejooks, läbimurdumine või takistus, või kui haavand ei parane ravimitega, võib olla vajalik kirurgiline sekkumine.
Toitumine ja elustiil:
Varem soovitati haavandiga patsientidele ranget dieeti, kuid tänapäeval on teada, et spetsiaalsel dieedil pole haavandi paranemisele otsest mõju. Piisab, kui inimene jälgib, millised toidud tema kaebusi süvendavad, ja piirab nende tarbimist. Samuti soovitatakse suitsetamisest loobuda, kuna see aeglustab haavandi paranemist. Alkoholi ja tarbetute ravimite (eriti aspiriini ja MSPVR) vältimine on samuti oluline haavandi ravis.
Stressitegurite vähendamine, regulaarne ja tervislik toitumine ning piisav uni toetavad üldist tervist ja aitavad kaasa haavandi paranemisele.
Helicobacter pylori ja haavandi seos
Helicobacter pylori on paljude haavandijuhtude peamine põhjus. Duodenum'i haavandite korral on selle bakteri esinemissagedus väga kõrge. Kuid mõnel inimesel võib see bakter esineda ilma haavandi tekketa; seetõttu arvatakse, et rolli mängivad ka geneetilised ja keskkonnategurid. Helicobacter pylori võib põhjustada ka kroonilist gastriiti ning mõned uuringud näitavad, et see bakter võib mõnevõrra suurendada maovähi riski.
Korduma kippuvad küsimused
1. Kas haavand paraneb täielikult?
Enamik haavandeid võib õige ravimravi ja bakteriaalse infektsiooni korral sobivate antibiootikumidega täielikult paraneda. Kuid kordumise riski suhtes tuleb olla tähelepanelik.
2. Kuidas Helicobacter pylori levib?
See bakter levib tavaliselt inimeselt inimesele suu kaudu või kergesti ebapiisavate hügieenitingimustega keskkondades.
3. Millele tuleks tähelepanu pöörata, et haavand ei korduks?
Isegi kui ravi on lõpetatud, tuleks vältida suitsetamist, tarbetuid valuvaigisteid ja alkoholi; järgida tuleks tervislikku toitumist ja hügieenireegleid.
4. Milline on dieedi roll haavandi ravis?
Kuigi spetsiaalset haavandite dieeti ei soovitata, on peamine soovitus vältida toite, mis põhjustavad ebamugavust.
5. Kas haavandiverejooks on eluohtlik?
Tõsised verejooksud võivad olla eluohtlikud. Musta värvi väljaheite või pruunika oksendamise korral tuleb kiiresti pöörduda arsti poole.
6. Millised ravimid vallandavad haavandi?
Aspiriin, ibuprofeen ja teised MSPVR-tüüpi valuvaigistid suurendavad haavandi riski pikaajalisel kasutamisel.
7. Kas stress põhjustab haavandeid?
Stress ei ole ainus haavandi põhjus; kuid see võib suurendada maohappe tootmist või nõrgendada immuunsüsteemi, muutes haavandi tekke lihtsamaks.
8. Mis on haavandi kõige iseloomulikum sümptom?
Enamasti on see ülakõhus, eriti tühja kõhuga tekkiv põletav või näriv valu.
9. Kas Helicobacter pylori avastamisel tuleb alati ravida?
Ravi soovitatakse aktiivse haavandi või kroonilise gastriidi tunnustega patsientidel.
10. Kas lastel võib olla haavand?
Jah, kuigi harva, võib haavandeid esineda ka lastel. Sümptomite korral tuleb kindlasti pöörduda laste gastroenteroloogi poole.
11. Kas endoskoopia protseduur on raske?
Endoskoopia on tavaliselt lühiajaline, hästi talutav ja enamasti rahustava ravimiga mugavaks muudetav protseduur.
12. Kas pärast haavandi ravi tuleb kogu elu ravimeid võtta?
Enamik patsiente ei vaja pärast ravi lõpetamist ravimeid. Kuid kui riskitegurid (nt MSPVR kasutamine) püsivad, võib arst soovitada pikaajalist ravi.
Allikad
Maailma Terviseorganisatsioon (WHO) – Peptilise haavandi haigus: faktileht
Ameerika Gastroenteroloogia Kolledž – Juhised maohaavandtõve ja H. pylori infektsiooni diagnoosimiseks ja raviks
Mayo Kliinik – Maohaavandtõbi
Riiklik Diabeedi, Seedetrakti ja Neeruhaiguste Instituut (NIDDK) – Maohaavandite definitsioon ja faktid
Ülemaailmne Helicobacter pylori Uurimisrühm – H. pylori ja maoga seotud haigused
Ameerika Gastroenteroloogide Assotsiatsioon – Patsientide hooldusressursid haavandtõve kohta