
Znanje za vse, kjerkoli
Izvirni, raziskovalni in ročno pripravljeni članki, ki presegajo jezike, kulture in meje ter dosežejo bralce po vsem svetu.
RaziščiIzpostavljeni članki
Poglej vse Zdravstveni vodnik
Zdravstveni vodnikRazjede želodca in dvanajstnika: vzroki, simptomi in možnosti zdravljenja
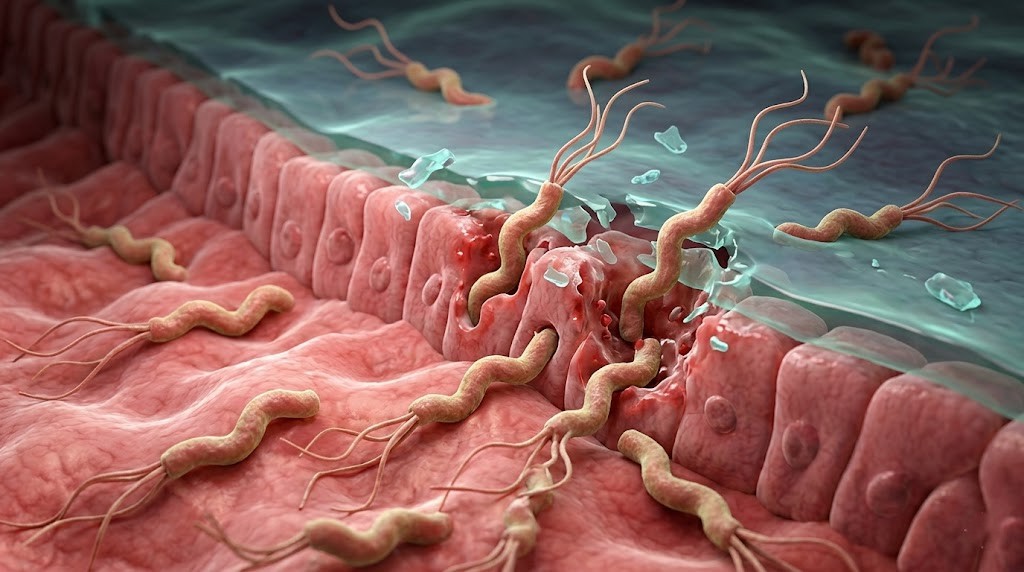
Razjede želodca in dvanajstnika (duodenum) so izgube tkiva, ki nastanejo na notranji površini teh organov pod vplivom želodčne kisline in prebavnih encimov. To stanje lahko zaradi vpliva kisline in prebavnih tekočin prodre globlje v tkivo ter povzroči rano in vnetje. Razjede so pogosta bolezen prebavnega sistema po vsem svetu, ki lahko vodi do resnih zdravstvenih težav.
Kateri so vzroki za razjede?
Najpogostejši vzrok za razjede želodca in dvanajstnika je bakterijska okužba z imenom Helicobacter pylori. Drug pomemben dejavnik je redna uporaba nesteroidnih protivnetnih zdravil (NSAR), zlasti aspirina in različnih zdravil za revmo pri dolgotrajni uporabi. Genetska nagnjenost, kronični stres, zdravila podobna kortizonu, kajenje, uživanje alkohola, pretirano uživanje kofeina (npr. kava) in okoljski dejavniki so dodatna tveganja, ki lahko prispevajo k nastanku razjed. Vendar se njihov vpliv lahko razlikuje od osebe do osebe.
Pri katerih starostih in pri kom se razjede najpogosteje pojavljajo?
Razjede se lahko razvijejo v katerikoli starosti, vendar so razjede dvanajstnika najpogostejše v starosti med 30 in 50 let ter pogosteje pri moških. Nasprotno pa so želodčne razjede pogostejše v starejših letih, zlasti pri ženskah nad 60 let. Po različnih raziskavah se delež posameznikov z diagnozo razjede v populaciji giblje med 2 % in 6 %. Razjede dvanajstnika so pogostejše kot želodčne razjede.
Kakšni so simptomi razjede?
Najosnovnejši simptom razjed želodca in dvanajstnika je pekoča ali glodajoča bolečina, ki se običajno čuti v zgornjem delu trebuha. Ta bolečina se pogosto okrepi ob lakoti, pojavi se lahko med obroki ali ponoči in je lahko tako močna, da bolnika prebudi iz spanja. Po jedi ali po zaužitju antacidnih zdravil se bolečina lahko omili. Pri bolnikih z razjedami se redkeje pojavijo tudi slabost, bruhanje, zmanjšan apetit in nenamerna izguba telesne teže. Značilno za razjede je, da se bolečina po bruhanju zmanjša. V določenih obdobjih (na primer spomladi in jeseni) se lahko težave okrepijo.
Kakšne so resne posledice razjede?
Krvavitev: Najpogostejši vzrok krvavitev zgornjega prebavnega sistema so razjede. Krvavitev je lahko prvi znak tudi pri osebah, ki nimajo predhodno postavljene diagnoze razjede. Temno rjava ali črna (katranasta) blata ali bruhanje v obliki "kavne usedline" so pomembni opozorilni znaki. Ob nenadni slabosti, hladnem potenju ipd. je treba posumiti na krvavitev. Ob pojavu teh simptomov je nujen takojšen obisk zdravstvene ustanove.
Perforacija (predrtje): Če razjeda prodre skozi steno želodca ali dvanajstnika, želodčna kislina in prebavni encimi iztečejo v trebušno votlino in povzročijo nenadno in hudo trebušno bolečino. Trebušne mišice postanejo trde, gibanje je oteženo. To je življenjsko ogrožajoče stanje, ki zahteva nujno kirurško zdravljenje.
Zapora: Zlasti v predelu pylorusa na izhodu iz dvanajstnika ali želodca lahko zaradi hude razjede, otekanja tkiva ali dolgotrajnega brazgotinjenja pride do zožitve ali celo zapore. V tem primeru hrana in tekočine ne morejo zapustiti želodca, bolnik pogosto in obilno bruha. Lahko se razvije podhranjenost in hitra izguba telesne teže. V takih primerih sta potrebna hitra diagnoza in kirurški poseg.
Katere metode se uporabljajo za postavitev diagnoze razjede?
Za postavitev diagnoze pri sumu na razjedo sta pomembna podrobna zdravstvena anamneza in klinični pregled. Vendar pa klinični pregled ali ultrazvok običajno ne zagotavljata specifičnih znakov za razjedo. V praksi se pogosto priporoča preizkus zdravil, ki zmanjšujejo želodčno kislino, in opazovanje izboljšanja simptomov. Končna diagnoza se postavi z endoskopijo zgornjega prebavnega sistema (ezofagogastroduodenoskopija). Pri endoskopiji se neposredno pregledajo požiralnik, želodec in dvanajstnik, po potrebi se odvzamejo biopsije sumljivih področij. Čeprav se lahko opravi tudi rentgensko slikanje želodca in dvanajstnika z barijem, je danes endoskopija pogostejša izbira.
Katere metode so učinkovite pri zdravljenju razjed?
Zdravljenje z zdravili:
Glavna možnost sodobnega zdravljenja so zdravila, ki zmanjšujejo nastajanje želodčne kisline, kot so zaviralci protonske črpalke (omeprazol, lansoprazol itd.) in zaviralci H2 receptorjev (ranitidin, famotidin, nizatidin ipd.). Ta zdravila podpirajo celjenje razjede in odpravljajo simptome. Če je ugotovljena okužba s Helicobacter pylori, je pomemben del zdravljenja tudi izkoreninjenje te bakterije z ustreznimi antibiotiki. Trajanje in kombinacija zdravljenja sta odvisna od mesta, velikosti razjede in splošnega zdravstvenega stanja bolnika.
Kirurški poseg:
Večina razjed se uspešno pozdravi z zdravili. Če pa se pojavijo zapleti, kot so krvavitev, predrtje ali zapora, ali če razjeda kljub zdravljenju z zdravili ne izgine, je lahko potreben kirurški poseg.
Prehrana in življenjski slog:
V preteklosti so bolnikom z razjedami priporočali strogo dieto; danes pa je znano, da posebna dieta neposredno ne prispeva k celjenju razjede. Običajno zadostuje, da oseba opazi, katera živila ji povzročajo težave, in jih omeji. Poleg tega je priporočljivo opustiti kajenje, saj upočasnjuje celjenje razjede. Pomembno je tudi izogibanje alkoholu in nepotrebni uporabi zdravil (zlasti aspirina in NSAR) pri zdravljenju razjede.
Zmanjšanje stresnih dejavnikov, redna in zdrava prehrana ter dovolj spanja so splošni ukrepi, ki pozitivno vplivajo na proces celjenja razjede.
Povezava med Helicobacter pylori in razjedo
Helicobacter pylori je glavni vzrok številnih primerov razjed. Pri razjedah dvanajstnika je razširjenost te bakterije zelo visoka. Vendar pa se pri nekaterih ljudeh kljub prisotnosti bakterije razjeda ne razvije; zato se domneva, da imajo vlogo tudi genetski in okoljski dejavniki. Helicobacter pylori lahko poleg razjede povzroči tudi kronični gastritis, nekatere raziskave pa kažejo, da lahko nekoliko poveča tudi tveganje za raka želodca.
Pogosto zastavljena vprašanja
1. Ali se razjeda popolnoma pozdravi?
Večina razjed se lahko popolnoma pozdravi z ustreznim zdravljenjem z zdravili in, če je prisotna bakterijska okužba, z ustreznimi antibiotiki. Vendar je pomembno biti pozoren na tveganje ponovitve.
2. Kako se prenaša Helicobacter pylori?
Ta bakterija se običajno prenaša z osebe na osebo, po ustni poti ali v okoljih s slabimi higienskimi pogoji.
3. Na kaj je treba biti pozoren, da se razjeda ne ponovi?
Tudi po zaključenem zdravljenju se je treba izogibati kajenju, nepotrebnim protibolečinskim zdravilom in uživanju alkohola; upoštevati je treba pravila zdrave prehrane in higiene.
4. Kakšna je vloga diete pri zdravljenju razjede?
Posebna dieta za razjede ni priporočena, glavna priporočila so izogibanje živilom, ki povzročajo nelagodje.
5. Ali je krvavitev iz razjede življenjsko nevarna?
Hude krvavitve lahko ogrozijo življenje. Ob pojavu črnega blata ali rjavega bruhanja je nujen takojšen obisk zdravnika.
6. Katera zdravila sprožijo razjedo?
Aspirin, ibuprofen in druga protibolečinska zdravila tipa NSAR ob dolgotrajni uporabi povečajo tveganje za razjedo.
7. Ali stres povzroča razjede?
Stres sam po sebi ni vzrok za razjede; lahko pa poveča želodčno kislino ali oslabi imunski sistem ter tako olajša nastanek razjede.
8. Kateri je najbolj značilen simptom razjede?
Običajno je to pekoča ali glodajoča bolečina v zgornjem delu trebuha, zlasti na tešče.
9. Ali je treba Helicobacter pylori vedno zdraviti, če ga odkrijemo?
Zdravljenje se priporoča pri bolnikih z aktivno razjedo ali znaki kroničnega gastritisa.
10. Ali imajo lahko razjede tudi otroci?
Da, čeprav redko, se razjede lahko pojavijo tudi pri otrocih. Ob simptomih je nujen obisk pediatričnega gastroenterologa.
11. Ali je endoskopija zahteven postopek?
Endoskopija je običajno kratek, dobro prenosljiv postopek, ki ga je mogoče z ustreznimi pomirjevali narediti udobnega za bolnika.
12. Ali je po zdravljenju razjede potrebno doživljenjsko jemanje zdravil?
Večina bolnikov po zaključenem zdravljenju ne potrebuje več zdravil. Če pa tveganja (npr. uporaba NSAR) ostajajo, je lahko po priporočilu zdravnika potrebno dolgotrajno zdravljenje.
Viri
Svetovna zdravstvena organizacija (WHO) – Informativni list o peptični razjedi
Ameriški kolidž za gastroenterologijo – Smernice za diagnozo in obvladovanje peptične razjede in okužbe s H. pylori
Klinika Mayo – Peptična razjeda
Nacionalni inštitut za diabetes ter bolezni prebavil in ledvic (NIDDK) – Opredelitev in dejstva o peptičnih razjedah
Globalna študijska skupina za Helicobacter pylori – H. pylori in bolezni želodca
Ameriško gastroenterološko združenje – Viri za oskrbo bolnikov z razjedami
 Zdravstveni vodnik
Zdravstveni vodnikBolezni, ki jih povzroča nenormalno kopičenje beljakovin v možganih: bolezen norih krav in njen vpliv na zdravje ljudi
Kaj je bolezen norih krav?
Bolezni, ki jih povzroča nenormalno kopičenje beljakovin v možganih, lahko povzročijo resne poškodbe v centralnem živčnem sistemu. Bolezen norih krav, z medicinskim imenom "bovinska spongiformna encefalopatija", se sicer pojavlja predvsem pri govedu, vendar ima lahko veliko širši vpliv, kot se sprva domneva. Raziskave so pokazale, da je Creutzfeldt-Jakobova bolezen (CJD), ki se pojavlja pri ljudeh, biološko podobna bolezni norih krav. Zato se ta bolezen po vsem svetu skrbno spremlja in velja za pomembno tako z vidika zdravja živali kot tudi javnega zdravja.
Splošne informacije o bolezni norih krav
Bovinska spongiformna encefalopatija je pri govedu nevrodegenerativna bolezen, ki pogosto vodi v smrt. Sprva so menili, da je ta bolezen značilna le za živali, vendar so skozi leta ugotovili, da je lahko povezana tudi s Creutzfeldt-Jakobovo boleznijo pri ljudeh (zlasti z njeno varianto, vCJD). Številne znanstvene študije opozarjajo, da obstaja tveganje za prenos na ljudi z uživanjem okuženih živalskih tkiv, zlasti živčnega tkiva. V osnovi bolezni je kopičenje nenormalnih beljakovin, imenovanih prioni, v možganih in nekaterih tkivih. To kopičenje povzroča napredujoče poškodbe živčnih celic, sprva z blagimi simptomi, kot so spremembe vedenja ali mišična oslabelost, kasneje pa z napredujočo izgubo spomina in resnimi kognitivnimi motnjami.
Dejavniki, ki povzročajo bolezen norih krav
Bolezen norih krav nastane, ko se običajno neškodljive prionske beljakovine strukturno spremenijo in postanejo nenormalne ter toksične. Te beljakovine, imenovane prioni, se lahko same razmnožujejo in okužijo druge normalne beljakovine v telesu, tako da spremenijo njihovo zgradbo. Za razliko od virusov prioni nimajo genetskega materiala; mehanizem bolezni se začne s patološko spremembo tridimenzionalne zgradbe lastnih beljakovin. Ko ti nenormalni prioni dosežejo prebavni in imunski sistem, zlasti živčno tkivo, se kopičijo v živčnih celicah, predvsem v možganih, in povzročijo resne izgube funkcij. Prionske bolezni so pri živalih in ljudeh redke, a izjemno resne. Najpogostejši primer prionske bolezni pri ljudeh je Creutzfeldt-Jakobova bolezen. Pomembna razlika je, da prionske bolezni, za razliko od okužb z virusi ali bakterijami, nastanejo zaradi napačnega zvijanja lastnih beljakovin.
Simptomi, ki se lahko pojavijo pri bolezni norih krav
Bolezni, povezane z nenormalnim kopičenjem prionov v možganih, običajno potekajo počasi in prikrito. Glede na tip bolezni in značilnosti priona se lahko simptomi razlikujejo.
Sporadična CJD: Najpogostejša oblika. Simptomi se običajno hitro poslabšajo in lahko v nekaj mesecih povzročijo resne težave z živčnim sistemom. V zgodnji fazi se lahko pojavijo nestabilnost, težave z govorom, odrevenelost, občutek zbadanja, omotica in težave z vidom.
Varianta ali spremenljiva CJD: V ospredju so predvsem psihiatrični simptomi. Lahko se pojavijo depresija, anksioznost, socialni umik, težave s spanjem in razdražljivost ter čustvene in vedenjske spremembe. Z napredovanjem bolezni se hitro pridružijo nevrološke izgube funkcij.
Družinska (dedna) CJD: Pri tej obliki, ki nastane zaradi genetske nagnjenosti, se simptomi običajno pojavijo v mlajših letih in potekajo počasneje.
Splošno gledano se z napredovanjem bolezni pojavijo izguba telesne koordinacije, mišični trzaji, težave s požiranjem, motnje vida in govora ter psihološki znaki, kot so izguba spomina in pozornosti, zmedenost in nemir.
Kako se postavi diagnoza bolezni norih krav?
Bolnike, ki se oglasijo z nevrološkimi težavami, običajno pregleda specialist nevrolog. Za razlikovanje od drugih podobno napredujočih bolezni živčnega sistema (npr. Parkinsonova ali Alzheimerjeva bolezen) so potrebni temeljit pregled in preiskave. Metode, ki lahko pomagajo pri diagnozi, so:
Magnetna resonanca (MR) možganov za odkrivanje strukturnih sprememb
Elektroencefalografija (EEG) za oceno električne aktivnosti možganov
Po potrebi odvzem vzorca možganskega tkiva za laboratorijsko preiskavo
Ker je biopsija možganov invaziven poseg, se običajno uporablja le v primerih, ko z drugimi diagnostičnimi metodami ni mogoče postaviti jasne diagnoze in je potrebna diferencialna diagnostika.
Upravljanje in pristopi k zdravljenju bolezni norih krav
Trenutno ni zdravljenja, ki bi bolezen norih krav (BSE ali vCJD pri ljudeh) dokončno odpravilo. Obstoječi protokoli zdravljenja so usmerjeni v lajšanje simptomov in izboljšanje kakovosti življenja bolnika, ne pa v zaustavitev napredovanja bolezni. Za simptome, kot sta depresija in anksioznost, se lahko priporoči psihiatrično svetovanje in po potrebi zdravljenje z zdravili. Za mišične bolečine in druge telesne težave se lahko uporabljajo protibolečinska zdravila. Z napredovanjem bolezni je lahko potrebna podpora pri osebni negi in vsakodnevnih potrebah, v primeru težav s požiranjem pa posebna medicinska prehranska oskrba in paliativna podpora. Paliativna oskrba temelji na zmanjševanju simptomov v zadnjih fazah bolezni, lajšanju stresa in zagotavljanju udobja bolnika.
Ocena s svetovnega vidika
Bolezen norih krav in z njo povezane človeške prionske bolezni so po svetu redke, vendar jih zaradi pomena za javno zdravje skrbno spremljajo. Številne države strogo nadzorujejo promet tveganih živalskih proizvodov in izvajajo zaščitne ukrepe za javno zdravje. V primerih suma na prionsko bolezen je pomembno, da svojci in posamezniki poiščejo pomoč strokovnih zdravstvenih ustanov.
Pogosto zastavljena vprašanja
1. Kaj je bolezen norih krav?
Bolezen norih krav je smrtonosna nevrodegenerativna bolezen, ki nastane zaradi kopičenja nepravilno zgrajenih beljakovin, imenovanih prioni, v možganih in se v osnovi pojavlja pri govedu. Ena izmed njenih oblik pri ljudeh je Creutzfeldt-Jakobova bolezen.
2. Kako se bolezen norih krav lahko prenese na ljudi?
Menijo, da se lahko prenese na ljudi z uživanjem izdelkov, ki vsebujejo možgansko ali živčno tkivo okuženih živali. Vendar je tveganje prenosa zmanjšano zaradi strogih ukrepov nadzora hrane in živinoreje v posameznih državah.
3. Kakšni so simptomi te bolezni?
Na začetku se lahko pojavijo blagi simptomi, kot so depresija, vedenjske motnje, mišična oslabelost in težave z ravnotežjem. Z napredovanjem bolezni se lahko razvijejo izguba koordinacije, motnje vida in govora, izguba spomina ter resne kognitivne motnje.
4. Ali je Creutzfeldt-Jakobova bolezen enaka bolezni norih krav?
Posebej varianta Creutzfeldt-Jakobove bolezni (vCJD), ki se pojavlja pri ljudeh, velja za obliko, ki jo povzroča prion, povezan z boleznijo norih krav, vendar se klasična CJD in BSE lahko razvijeta iz različnih virov.
5. Ali je bolezen norih krav ozdravljiva?
Trenutno ni zdravljenja, ki bi bolezen ustavilo ali odpravilo. Zdravljenje je podporno in usmerjeno v lajšanje simptomov ter izboljšanje kakovosti življenja bolnika.
6. Ali bolezen norih krav ogroža vse?
Bolezen je zelo redka in je predvsem povezana z uživanjem tveganih živalskih živil. Zaradi ukrepov, ki jih izvajajo številne države, je tveganje prenosa zelo zmanjšano.
7. Katere preiskave se opravijo za postavitev diagnoze?
Običajno se opravijo nevrološki pregled, MR, EEG in druge slikovne ter funkcionalne preiskave možganov. V nekaterih primerih je za dokončno diagnozo potrebna biopsija možganskega tkiva.
8. Ali je bolezen nalezljiva?
Prionske bolezni se neposredno s človeka na človeka ne prenašajo zlahka. Obstaja pa tveganje prenosa z okuženimi tkivi in zlasti z medicinskimi instrumenti, ki pridejo v stik z živčnim sistemom.
9. Ali se tveganje poveča, če je v družini prionska bolezen?
Pri družinskih (dednih) oblikah se tveganje lahko poveča. Genetsko pogojene prionske bolezni se lahko začnejo v mlajših letih in potekajo počasneje.
10. Kako je treba skrbeti za bolnika?
Z napredovanjem bolezni so potrebna osebna nega, prehranska in higienska podpora. Priporočljivo je poiskati pomoč paliativne oskrbe in strokovnih ekip.
11. Kakšna je pogostost BSE in CJD po svetu?
So precej redke bolezni, vendar lahko povzročijo zelo resne posledice. Številne države redno nadzorujejo živalske proizvode in varnost hrane.
12. Ali je mogoče preprečiti bolezen norih krav?
Z doslednim nadzorom živalskih proizvodov in krme ter odstranitvijo tveganih delov živali iz človeške prehrane je bilo tveganje prenosa v veliki meri zmanjšano.
13. Ali naj vsak glavobol ali mišična oslabelost vzbudi sum na prionsko bolezen?
Ne. Ti simptomi se lahko pojavijo tudi pri številnih drugih boleznih. Posebej je pomembno obiskati zdravnika, če gre za hitro napredujoče nevrološke motnje in kognitivne izgube.
14. Kaj je potrebno za zanesljivo diagnozo?
V večini primerov so klinične ugotovitve, slikovne preiskave in laboratorijski testi zadostni; pri sumljivih primerih pa je mogoče razmisliti o biopsiji. Ključna je presoja strokovnjaka.
15. Kakšno pot naj izberem za zaščito pred boleznijo?
Priporočljivo je upoštevati priporočila zdravstvenih oblasti, izbirati varno hrano in se izogibati sumljivim živalskim proizvodom.
Viri
Svetovna zdravstvena organizacija (WHO): Prionske bolezni
Centers for Disease Control and Prevention (CDC): Goveja spongiformna encefalopatija (BSE) & Varianta Creutzfeldt-Jakobove bolezni (vCJD)
Evropska agencija za varnost hrane (EFSA): BSE in prionske bolezni pri živalih in ljudeh
Prusiner SB. Prioni. Proceedings of the National Academy of Sciences. 1998
Ameriška agencija za hrano in zdravila (FDA): Informacije o BSE & vCJD
 Zdravstveni vodnik
Zdravstveni vodnikPogosta vprašanja o presaditvi las: sodobne metode, postopek izvajanja in nega po zdravljenju
Kaj je presaditev las?
Presaditev las je kirurški postopek, pri katerem se lasni mešički z območij z gostimi lasmi prenesejo na področja, kjer je prišlo do izgube las. Zlasti pri trajni izgubi las, kjer medicinsko zdravljenje ni dovolj učinkovito, ponuja učinkovito rešitev. Izguba las je pogosta težava, ki psihološko vpliva na milijone moških in žensk po vsem svetu. Zahvaljujoč sodobnim kirurškim tehnikam presaditev las omogoča trajno pridobitev naravnih las.
Za koga je presaditev las primerna?
Postopek presaditve las se običajno izvaja pri moških in ženskah s trajno izgubo las zaradi genetskih, hormonskih ali drugih zdravstvenih razlogov. Pri moškem tipu izpadanja las (androgena alopecija) so lasni mešički na zatilju in ob straneh odporni na izpadanje, zato se lasje običajno vzamejo s teh predelov. Uporablja se lahko tudi pri lokalizirani izgubi las po opeklinah, travmatskih poškodbah ali nekaterih kožnih boleznih. Čeprav ni splošne zgornje starostne meje za poseg, se običajno priporoča osebam, starejšim od 22 let.
Katere so metode presaditve las?
Najpogosteje uporabljene tehnike pri presaditvi las so:
1. FUE (Folikularna ekstrakcija enot):
To je najpogostejša metoda sodobne presaditve las. Lasni mešički se z mikromotornimi napravami običajno posamezno odvzamejo z zatilja in vstavijo v področja brez las v naravni smeri rasti. Pri tehniki Safir FUE se postopek izvaja s posebnimi safirnimi konicami, kar pomeni manjšo poškodbo tkiva, hitrejše celjenje in skoraj nevidne brazgotine.
2. DHI (Direktna implantacija las):
Pri tej metodi se odvzeti lasni mešički s posebnim pisalu podobnim instrumentom neposredno prenesejo na želeno območje. Postopek je mogoče izvesti brez britja las. Ker ni potrebe po odpiranju kanalov, je čas okrevanja krajši in tveganje za poškodbo obstoječih las manjše.
3. FUT (Folikularna presaditev enot):
Pri starejši metodi FUT se z zatilja odvzame tanek trak tkiva, iz katerega se izločijo lasni mešički in presadijo na področje brez las. Zaradi napredka tehnik sta danes FUE in DHI prehitela metodo FUT.
4. Mikropigmentacija lasišča:
Pri tem nekirurškem zdravljenju se videz lasnih mešičkov posnema z vbrizgavanjem pigmenta v področja brez las. Uporablja se lahko kot kozmetična rešitev zlasti pri lokalizirani izgubi las in kadar kirurške metode niso primerne.
5. PRP terapija (plazma, bogata s trombociti):
Serum, pridobljen iz pacientove lastne krvi, se vbrizga v lasišče za revitalizacijo lasnih mešičkov. PRP se lahko uporablja tudi kot dodatna metoda za podporo okrevanju in rasti las po presaditvi.
Kako poteka postopek presaditve las?
Pred posegom dermatolog ali specialist plastične kirurgije raziskuje vzrok izpadanja las. Z ustreznimi laboratorijskimi preiskavami se izključijo pomanjkanje vitaminov in mineralov, hormonske motnje ali druge osnovne zdravstvene težave. Pred kirurškim posegom se območje omrtviči z lokalno anestezijo. Glede na izbrano metodo se zberejo lasni mešički in presaditev se izvede z naravno porazdelitvijo in smerjo rasti.
Trajanje posega je odvisno od velikosti področja in uporabljene tehnike, običajno pa traja približno 6–7 ur. Po končanem posegu je pacient običajno odpuščen še isti dan.
Pričakovani potek po presaditvi las
V prvih dneh se odstrani povoj in po navodilih zdravnika začne umivanje las.
Na mestu posega so začasni stranski učinki, kot so rdečina, luščenje in blaga oteklina, običajni.
V prvih 2–4 tednih se pojavi faza "šok izpadanja"; po tej začasni izgubi las začnejo rasti trajni in zdravi lasje.
V 3–6 mesecih je opazna rast las; popolnoma naraven videz se doseže po enem letu.
Posebna nega ali dolgotrajna uporaba zdravil običajno ni potrebna; uporabljajo se lahko šamponi in negovalni izdelki po priporočilu zdravnika.
Na kaj je treba biti pozoren po zdravljenju
V prvih tednih se je treba izogibati težjim fizičnim aktivnostim, savni, turški kopeli, sončni svetlobi in zelo vroči vodi.
Kajenje, alkohol in kofeinske pijače je treba v prvih dneh omejiti.
Izogibati se je treba dotikanju, praskanju ali poškodbi področja presaditve las.
Med spanjem je priporočljivo, da je glava dvignjena in da se uporablja mehka blazina.
Potreba zdravila in losjoni naj se uporabljajo v skladu z navodili zdravnika.
V primeru suma na okužbo ali ob pojavu izrazite rdečine oziroma otekline je nujno posvetovanje z zdravnikom.
Ali po presaditvi las ostanejo brazgotine?
Pri sodobnih tehnikah, kot sta FUE in DHI, običajno ni vidnih brazgotin; pri metodi FUT lahko ostane tanka brazgotina, ki pa jo prekrijejo lasje. Blaga oteklina, rdečina ali srbenje kot stranski učinki običajno izzvenijo v nekaj tednih.
Kako se določajo cene presaditve las?
Cene presaditve las se razlikujejo glede na uporabljeno metodo, število presajenih graftov (lasnih mešičkov), izkušnje in opremljenost kirurga ter centra. Cene se razlikujejo od države do države, Turčija pa je med državami, ki na svetovni ravni ponujajo cenovno ugodne in visokokakovostne storitve presaditve las. Za določitev končne cene sta potrebna strokovni pregled in analiza las.
Pri novih tehnikah, kot sta DHI ali Safir FUE, na ceno vplivajo količina presajenih mešičkov, število sej, infrastruktura klinike in izkušnje zdravnika. Namesto da bi se odločali izključno na podlagi cene, je treba upoštevati tudi uspešnost posega, varnostne standarde in strokovnost zdravnika.
Pogosto zastavljena vprašanja
1. Ali je zdravljenje s presaditvijo las trajno?
Da, presajeni lasni mešički so običajno trajni in odporni na izpadanje. Vendar se lahko rezultati razlikujejo glede na posamezne dejavnike.
2. Ali je presaditev las boleča?
Sodobni postopki presaditve las se izvajajo v lokalni anesteziji, zato med posegom ni bolečine ali večjega nelagodja. Po posegu se lahko pojavi blaga občutljivost.
3. Ali mi bodo lasje po posegu takoj zrasli?
Presajeni lasje lahko v prvih tednih izpadejo (šok izpadanje), vendar začnejo ponovno rasti od tretjega meseca dalje. Končni rezultati so običajno vidni v 6–12 mesecih.
4. Ali je presaditev las možna v vseh starostih?
Strokovnjaki presaditev las običajno priporočajo osebam, starejšim od 22 let. Končna odločitev je sprejeta na podlagi medicinske ocene.
5. Ali je presaditev las možna tudi pri ženskah?
Da, če je vzrok izpadanja las pri ženskah primeren, je presaditev las lahko uspešna.
6. Kakšna je razlika med FUE in DHI?
Pri tehniki FUE se po odvzemu lasnih mešičkov na področju brez las odprejo kanali in vanje vstavijo mešički. Pri tehniki DHI se lasni mešički s posebnim pisalom neposredno vstavijo; to pospeši okrevanje in ne zahteva britja.
7. Ali po posegu ostanejo brazgotine?
Po presaditvi las z modernimi metodami običajno ne ostanejo vidne brazgotine.
8. Zakaj se cene presaditve las razlikujejo?
Cene se razlikujejo glede na uporabljeno tehniko, število graftov, strukturo pacientovih las, izkušnje ekipe in opremljenost centra.
9. Ali lahko lasje po presaditvi ponovno izpadejo?
Presajeni lasni mešički običajno ne izpadejo. Vendar pa se lahko naravni lasje zaradi staranja ali drugih zdravstvenih razlogov še naprej redčijo.
10. Kdaj lahko začnem uporabljati običajen šampon?
Običajno se lahko po prvem tednu uporablja šampon po priporočilu zdravnika. Po 3–4 tednih je možen prehod na standardne šampone.
11. Kaj je šok izpadanje?
V prvih 1–2 mesecih po presaditvi las del presajenih las izpade; temu pravimo "šok izpadanje". To ni razlog za skrb; nato začnejo rasti trajni lasje.
12. Kdaj se lahko po presaditvi las vrnem v službo/šolo?
Večina ljudi se lahko v službo ali družabno življenje vrne v 2–7 dneh; rdečina in luščenje hitro izgineta.
13. Na kaj moram biti pozoren po operaciji?
V prvih tednih je pomembno zaščititi glavo pred udarci, izogibati se težkim vajam, opustiti kajenje in alkohol ter upoštevati navodila zdravnika.
14. Ali presajeni lasje izgledajo naravno?
Če je tehnika pravilno izvedena, presajeni lasje zagotavljajo naraven in estetski videz, ki ustreza značilnostim pacientovih las.
15. Na kaj moram biti pozoren za uspešno presaditev las?
Izbira strokovnjaka z izkušnjami na svojem področju in ustrezno opremljene zdravstvene ustanove je najpomembnejši korak za dosego pravilnih rezultatov.
Viri
Svetovna zdravstvena organizacija (World Health Organization) – Izpadanje las in presaditev las
Mednarodno združenje za obnovo las s kirurškimi postopki (ISHRS) – Vodniki in standardi za paciente
Ameriška akademija za dermatologijo (AAD) – Pregled presaditve las
M. Jimenez et al., “Presaditev las FUE: smernice in najboljše prakse,” Dermatologic Surgery, 2020.
Britansko združenje dermatologov – Nasveti za paciente o presaditvi las
Ameriški nacionalni inštituti za zdravje – MedlinePlus: Presaditev las