Diskusprolaps i nakken: Årsager, symptomer, diagnostik og behandlingsforløb
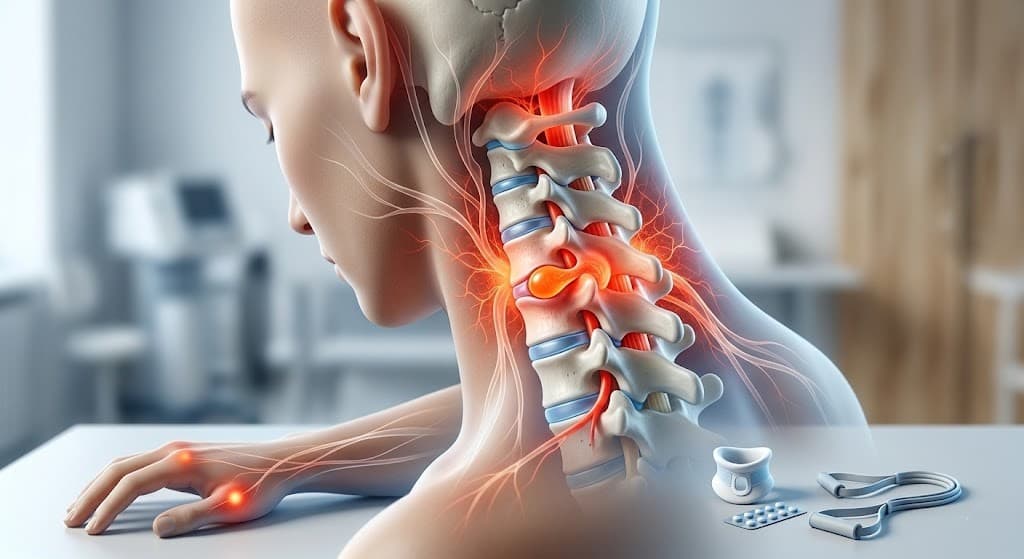
Hvad er en nakkediskus?
Nakkediskus er et sundhedsproblem, der kan påvirke livskvaliteten, og som opstår, når den centrale del af diskene (nucleus pulposus) mellem ryghvirvlerne forskydes og lægger pres på de nærliggende nerve-strukturer. Det forbindes ofte med faktorer som tunge løft, pludselige belastninger, traumer eller langvarig inaktivitet. Det kan forekomme både hos unge voksne og ældre, men ses hyppigst i alderen 20-40 år. Udviklingen kan påvirkes af genetiske dispositioner såvel som livsstil og miljømæssige faktorer.
Hvordan opstår nakkediskus?
Rygsøjlen er en af kroppens grundlæggende strukturer, der muliggør oprejst stilling og bevægelse. Mellem de 7 ryghvirvler i nakken findes elastiske væv kaldet diske. Den bløde og geléagtige substans (nucleus pulposus) i diskens indre er omgivet af en stærk ring (anulus fibrosus). Når denne struktur beskadiges, kan det indre materiale presses ud og lægge pres på nerverne, hvilket forårsager forskellige gener.
Hvad er årsagerne til nakkediskus?
Udviklingen af nakkediskus skyldes ofte flere faktorer på én gang. De hyppigste årsager omfatter:
Pludselige bevægelser, traumer eller slag
Langvarig inaktivitet og dårlige holdningsvaner
Tunge løft eller overdreven fysisk belastning
Diskenes tab af vand og elasticitet på grund af aldring (degeneration)
Rygning
Langvarigt arbejde ved computer eller smartphone
Stressens negative indvirkning på rygmusklerne
Forekomst af lignende sygdomme i familien, dvs. genetisk disposition
Derudover ses nakkediskus hyppigere i visse erhvervsgrupper (for eksempel personer, der arbejder længe ved skrivebord, dem der arbejder meget med husarbejde, chauffører osv.).
Aldersrelaterede forandringer kan fremskynde forringelsen af diskens naturlige struktur og bane vej for udvikling af kronisk diskusprolaps. Ved pludseligt opstået nakkediskus efter traume starter symptomerne som regel hurtigere og mere markant.
Hvad er symptomerne på nakkediskus?
Nakkediskus kan vise sig på forskellige måder afhængigt af symptomernes sværhedsgrad og hvilken nerverod, der er påvirket. De mest almindelige symptomer er:
Smerter i nakke, skulder, ryg og arme
Følelsesløshed, prikken eller nedsat følelse i arm eller hænder
Muskelsvaghed, især svækket greb i arm eller fingre
Tab af reflekser eller nedsat refleksrespons
Generelle klager som hovedpine eller svimmelhed
I sjældne tilfælde balanceproblemer, øresusen eller udtynding af arme
Hos nogle personer kan smerterne forværres ved hoste, nysen eller pres. Hvilket niveau af nerveroden, der er påvirket, bestemmer, i hvilke områder af arm og hånd der opstår følelses- eller bevægelsestab.
Ved ubehandlede og fremskredne tilfælde kan alvorligt følelsestab eller muskellammelse udvikles som følge af nervepres, så det er vigtigt at søge læge uden forsinkelse, når symptomer opstår.
Symptomer i nerverødder relateret til nakkediskus
Afhængigt af hvilket niveau diskusprolapsen trykker på, kan der opstå forskellige symptomer i forskellige nerverødder:
C2: Hovedpine, ømhed i øjne og ører
C3, C4: Let smerte og muskelspasmer i nakke, skulder og ryg
C5: Ud over smerter i nakke og skulder, nedsat følelse og muskelsvaghed i overarm og skulder
C6: Nedsat følelse og svaghed på ydersiden af skulder, arm og hånd, nedsat håndledsrefleks
C7: Nedsat følelse i underarme og midterste finger, forstyrrelse af tricepsrefleks
C8-T1: Nedsat følelse i hænder og midterste del af underarmen, begrænsning af fingerbevægelser
Hvordan stilles diagnosen nakkediskus?
Ved diagnosticering af nakkediskus foretages først en grundig fysisk undersøgelse, og symptomforløbet vurderes nøje. Især smertens udbredelse, starttidspunkt, intensitet og ledsagende neurologiske fund er vejledende for lægen. Laboratorietests er sjældent til hjælp, mens den egentlige diagnose understøttes af billeddiagnostiske undersøgelser:
Røntgen (X-ray): Viser knoglestrukturen i rygsøjlen og eventuelle degenerative forandringer.
CT-scanning: Bruges til vurdering af knogledetaljer og forkalkninger i diskene.
MRI-scanning: Giver de mest detaljerede oplysninger om blødt væv, diskusprolaps og graden af påvirkning af nerverødderne; er den mest følsomme metode til diagnose af nakkediskus.
Elektromyografi (EMG) og nerveledningsundersøgelser: Kan vise problemer med nervernes elektriske ledningsevne og er især nyttige til at identificere specifik nerverodsinddragelse.
Lægen kan også bestille relevante tests for at udelukke underliggende reumatiske sygdomme, tumorer eller infektioner.
Behandlingsmetoder ved nakkediskus
Målet med behandlingen af nakkediskus er at lindre patientens symptomer, reducere nervepres og øge livskvaliteten. Behandlingen planlægges individuelt efter sygdommens sværhedsgrad og forløb. De første valg er som regel ikke-kirurgiske metoder:
Uddannelse og livsstilsråd: Det er vigtigt at opretholde korrekt holdning og skabe et ergonomisk arbejdsmiljø samt undgå tunge løft og bevægelser, der belaster nakken.
Fysioterapi og træningsprogrammer: Øvelser, der styrker nakkens muskler, hjælper med at øge fleksibilitet og blodcirkulation. Disse øvelser skal dog altid udføres under faglig vejledning.
Lokal varme- eller kuldebehandling: Kan anvendes til at lindre smerte og muskelspasmer.
Smerte- og muskelafslappende medicin: Bruges i ordineret dosis og varighed.
Spinalinjektioner: Ved svære smerter kan lægen vælge at give kortisoninjektion i nerveroden eller det epidurale område; dette kan reducere ødem og inflammatorisk respons omkring nerven.
Anvendelse af halskrave: Kan give kortvarig lindring i den akutte fase, men langvarig brug anbefales ikke.
Kirurgisk indgreb overvejes kun ved fremskreden nervepres, muskelsvaghed eller alvorlige tilfælde, der ikke reagerer på andre behandlinger. Ved operation fjernes typisk den del af disken, der trykker på nerven. I særlige tilfælde kan der vælges protese-disk eller andre kirurgiske procedurer for at afhjælpe forsnævring i området.
Hvornår er operation for nakkediskus nødvendig?
Kirurgisk behandling er ikke nødvendig for alle med nakkediskus. Men operation kan anbefales i følgende tilfælde:
Tiltagende muskelsvaghed og fremadskridende følelsestab
Smerter, der ikke reagerer på andre behandlinger og alvorligt begrænser dagligdagen
Alvorligt tryk på nerveroden og/eller risiko for lammelse
Tab af blære- eller tarmkontrol
Hver patients situation vurderes individuelt, og den mest hensigtsmæssige behandlingsmulighed vælges.
Hvilke metoder er gavnlige ved nakkediskus?
Der kan drages fordel af forskellige metoder i behandlingen af nakkediskus:
Fysioterapi og individuelt tilpassede øvelser under faglig vejledning
Muskelafslappende midler, smertestillende og om nødvendigt antiinflammatorisk medicin
Anvendelse af kolde eller varme omslag
Massage eller kiropraktisk behandling, hvis lægen finder det hensigtsmæssigt
Valg af passende pude og ergonomiske livsstilsændringer, der støtter nakkens position
Det vigtigste at huske er, at man altid bør konsultere en sundhedsprofessionel, før man påbegynder nogen form for behandling eller træningsprogram. Ubevidste tiltag kan forværre symptomerne, så det er nødvendigt at få faglig vurdering.
Ofte stillede spørgsmål
1. Hos hvem ses nakkediskus hyppigere?
Nakkediskus kan forekomme både hos unge voksne og ældre. Forekomsten er især højere hos personer, der arbejder ved skrivebord, løfter tungt eller forbliver inaktive i længere perioder.
2. Hvilke symptomer kan være tegn på nakkediskus?
Smerter, der stråler til nakke, skulder eller arme, følelsesløshed, prikken, svaghed i armene, nedsatte reflekser og sjældent svimmelhed kan være tegn på nakkediskus.
3. Hvad er den mest effektive metode til diagnose?
Magnetisk resonansbilleddannelse (MRI) er den mest følsomme og detaljerede metode til diagnosticering af diskusprolaps i nakken.
4. Er øvelser sikre for alle patienter?
Ikke alle træningsprogrammer er egnede for alle patienter. Personer med diskusprolaps i nakken bør følge programmer, der er udarbejdet efter lægens anbefaling og under opsyn af en fysioterapeut.
5. Er massage gavnligt for diskusprolaps i nakken?
Med passende teknikker kan det hjælpe med at reducere muskelspasmer og smerte. Dog kan massage i nogle tilfælde ikke anbefales; du bør konsultere din læge for at vurdere egnetheden.
6. Går diskusprolaps i nakken over af sig selv?
I milde og tidlige tilfælde kan symptomerne aftage med hvile og øvelser. Ved fremskredne tilfælde med neurologiske symptomer kan medicinsk indgriben være nødvendig.
7. Er operation nødvendig?
De fleste patienter med diskusprolaps i nakken kan blive raske uden operation. Operation anbefales kun i bestemte fremskredne tilfælde og når andre metoder ikke har effekt.
8. Er det skadeligt at bruge halskrave i lang tid?
Ja, langvarig brug kan føre til muskelsvaghed. Halskrave bør kun anvendes i kort tid og under lægeligt tilsyn.
9. Udløser brug af computer og telefon diskusprolaps i nakken?
Dårlig kropsholdning og langvarige stillinger kan belaste nakkemuskler og diske og dermed øge risikoen for diskusprolaps.
10. Kan diskusprolaps i nakken komme igen?
Ja, især hvis risikofaktorerne ikke tages i betragtning og livsstilen ikke ændres, kan det gentage sig.
11. Hvilke lægemidler anvendes til behandling af diskusprolaps i nakken?
Normalt ordineres smertestillende, muskelafslappende og antiinflammatoriske lægemidler. Medicin bør altid anvendes under lægeligt tilsyn.
12. Hvornår bør man søge læge?
Hvis du har smerter, følelsesløshed eller tab af styrke, eller hvis dine nuværende symptomer forværres, bør du straks kontakte en sundhedsprofessionel.
Kilder
Verdenssundhedsorganisationen (WHO): “Musculoskeletal Conditions”
Amerikansk Akademi for Neurologi (AAN): Cervical Radiculopathy Guidelines
Europæisk Rygsøjleforening (EuroSpine): Cervical Disc Herniation Recommendations
American Academy of Orthopaedic Surgeons (AAOS): Neck Pain and Cervical Disc Disease
Mayo Clinic: “Herniated Disk”
New England Journal of Medicine: “Cervical Radiculopathy”